備孕遇上“雙子宮”,這位媽媽6年艱難求子路終圓滿
極目新聞記者 晏雯
通訊員 龔雨西
“謝謝你們,讓我終于迎來了可愛的小天使!”在經過近6年的努力,闖過一個又一個的難關后,37歲的吳女士終于迎來了自己的小天使,圓了她做母親的心愿。
原來,在2016年初,吳女士在做孕前檢查時,才發現自己患有罕見的雙子宮,備孕過程經歷困難重重,卻依然多年未孕。在來到武漢大學人民醫院(湖北省人民醫院)生殖醫學中心后,楊菁教授團隊果斷決策,為吳女士行宮腹腔鏡雙鏡聯合下的雙子宮融合術,將兩個獨立的子宮“合二為一”,同時利用試管嬰兒技術為其成功“助孕”。近期,吳女士順利娩出一名健康女嬰。
比別人多一個子宮卻多年無法生育>
2016年初,32歲的吳女士在做孕前檢查時,通過B超得知自己是罕見的雙子宮,屬于先天性生殖道發育畸形,但考慮到雙子宮仍有成功懷孕的可能,當時吳女士便沒有接受特殊治療。而其丈夫又患精索靜脈曲張導致精子活力低,之后夫妻倆便踏上了漫長的求子之路:看過中醫、吃過西藥,丈夫還做了精索靜脈曲張手術……
眼見肚子一直沒動靜,吳女士決定嘗試試管嬰兒。經過幾個月的治療,夫妻倆進行了第一次胚胎移植,卻不幸失敗。2018年,抱著再試一次的心情,吳女士和丈夫來到武漢大學人民醫院生殖醫學中心,慕名找到楊菁教授求醫。
楊菁教授親切溫暖的話語緩解了夫妻倆內心的彷徨不安,經過細致的問診后,楊菁教授坦言道,“這條路很難,但可行。”短短的幾句話給予了吳女士和丈夫莫大的鼓勵和希望。
在后續的治療中,楊菁教授帶領的王雅琴、李潔等醫生團隊為夫妻倆制定了精準的治療方案,每次復診時,吳女士和丈夫都十分配合醫生提出的治療意見。在醫患認真而密切的配合下,夫妻倆一共成功獲取了10枚優質胚胎。
雙子宮“合二為一”鋪平孕育“土壤”>
如果說優質胚胎是生育的“種子”,那接下來就要解決生育的“土壤”問題了。
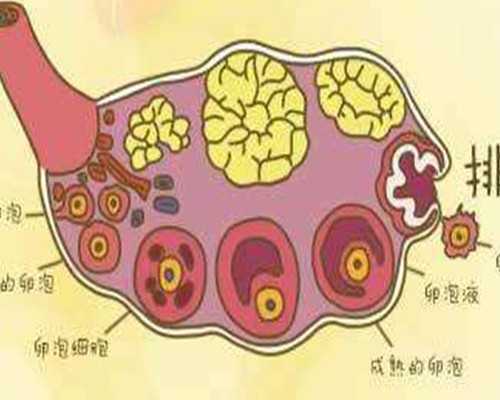
楊菁教授介紹,從懷孕的角度看,正常形態的子宮具有對稱性,并能提供一定的有效容積,胚胎才能在宮腔內逐漸長大。而吳女士的雙子宮是兩個狹窄的宮腔,無法供給胚胎足夠的有效容積,且雙子宮造成了患者經血不通暢,患上子宮內膜異位癥,并有卵巢功能減退等并發癥,這也是吳女士一方不孕不育的主要原因。
2019年3月,為了幫助吳女士夫婦圓夢,楊菁教授團隊對吳女士的身體做了全面仔細的評估,考慮到其已觀察3年、未避孕未孕時長接近5年,有明確的手術指征,且患者當時已有35歲,生育力將逐漸下降,于是建議患者選擇積極的宮腹腔鏡雙鏡聯合微創手術治療。雙鏡聯合之下,可以對生殖系統做出精準探查,同時通過微創方式一并治療。
經過完善細致的術前檢查和準備后,楊菁教授親自主刀,帶領團隊為吳女士實行了宮腹腔鏡聯合手術。術中探查發現盆腔內一左一右有兩個子宮,兩子宮體完全分離,兩個宮腔狹窄,雙子宮各自連接同側的輸卵管與卵巢,此時需要將兩個分離的子宮完整融為一體。

探查后,楊菁教授帶領屈兵博士等手術團隊為患者行雙子宮融合術。先將雙子宮內側壁分別橫向切開至合適位置,然后將兩個子宮切開的前壁與后壁分別進行縱向縫合,最后再將宮底縫合成型,形成一個新的具有較大宮腔容積的正常形態子宮。
整個手術僅歷時一個多小時順利完成。其中子宮壁的切開與縫合對醫生技術要求極高,如果操作不到位,那么融合后的孕產階段可能會出現子宮破裂、大出血等多種并發癥。
術后,楊菁教授為吳女士制定了詳細的備孕方案,嚴格避孕一年后,宮腔鏡復查發現新子宮內宮腔寬敞,宮底平坦,子宮形態恢復良好,已經為懷孕做好準備。
6年艱難求子路終獲圓滿>
2020年底,吳女士做足孕前準備后,在武漢大學人民醫院生殖醫學中心順利接受了凍胚移植。兩個月后,滿懷希望的夫妻倆終于得到了懷孕的好消息。
經過38周的孕期,今年8月底,懷孕足月的吳女士在武漢大學人民醫院產科接受剖宮產術。產科劉謙教授團隊為她順利產出一名3700g 的健康女嬰。吳女士全家終于欣喜地迎來了期待已久的寶寶。
楊菁教授提醒,并不是所有的雙子宮患者都要進行手術,但如果雙子宮患者有生育要求,及有不孕、不良孕產史,可考慮行宮腹腔鏡聯合手術。結合宮腹腔鏡檢查結果明確子宮畸形類型,并確定相應治療方案。雙子宮融合術手術治療可改善子宮形態,擴展宮腔面積,減輕子宮內壓,改善子宮內膜血流,有利于受精卵著床及預防流產,有助于恢復女性生育能力,改善生殖預后。
更多精彩資訊請在應用市場下載“極目新聞”客戶端,未經授權請勿轉載,歡迎提供新聞線索,一經采納即付報酬。>