71j16_試管人工周期移植內膜標準
(來源:青島婦兒醫院提供)
信網6月27日訊(首席記者 叢黎)近日,在青島市婦女兒童醫院生殖醫學中心門診,患有卵巢早衰多年的31歲張女士(化名)經過試管嬰兒取卵、胚胎移植后半個月,拿到了“開獎”結果——成功妊娠!激動、心酸、感激……拿到檢查結果,各種情緒隨即涌上張女士心頭,這一刻,她等了太久。
張女士是在28歲第一次備孕時發現自己患上了卵巢早衰的。卵巢早衰多數有遺傳因素作用,張女士的外祖母和母親均在40歲左右絕經,而她本人也在2019年就出現了月經周期延長的癥狀,需要藥物維持月經;在2020年時查反映卵巢功能的抗苗勒管激素水平已經低于0.01ng/ml(正常45歲女性該激素水平尚在0.5ng/ml以上),日常的超聲監測發現雙側卵巢萎縮,無卵泡發育。
什么是卵巢早衰?

多數人認為,絕經是五十歲左右的女性才會遇到的事。但事實上,有許多女性從二十幾歲就已經開始出現了不同程度的卵巢功能減退。卵巢早衰是指女性早在40歲之前出現各種原因引發的卵巢功能衰竭。即使是在生殖醫學技術迅速發展的今天,卵巢早衰仍是令生殖醫學專家相當頭痛的問題。我國女性對卵巢功能評估意識較弱,病情發現較晚,有約90%的女性在發現并診斷卵巢早衰的時候甚至未曾生育。雖然卵巢早衰患者也會偶爾有卵泡生長,出現間歇性排卵現象,但這種概率很小,并且很難預測排卵時間,因此自然懷孕的幾率非常渺茫,即使是做試管嬰兒也很難獲得可用的卵子。
張女士在來到青島婦女兒童醫院生殖醫學中心前,已經輾轉多個醫院,陷入了等待、B超檢查卵巢沒有卵泡、繼續等待的“絕望”循環。“每次就診監測卵泡前都滿懷希望,但接連的失敗令人心灰意冷。”張女士說道。其他醫院的許多醫生或委婉或直接地告訴她,恐怕很難用自己的卵子生育后代了,建議盡快考慮供卵。
然而,張女士并沒有放棄,她來到青島婦女兒童醫院生殖醫學中心就診,首席專家、從事女性不孕治療二十余年的郝翠芳主任深深感懷于張女士這樣的卵巢早衰患者漫漫求子路上的不易,為她制定了綜合性的治療方案:在規律激素替代治療的基礎上,定期監測卵泡情況,并輔以生殖醫學特色的中醫藥治療,在發現卵泡的時候,審慎選擇促排起始的時機、劑量及取卵時機。在整個生殖醫學中心的共同努力下,張女士第一次取卵就獲得了一個形態等級A級的胚胎,并在移植后成功妊娠!
翠芳教授指出:因晚婚晚育、工作壓力大、不規律不健康的生活習慣、自身免疫功能紊亂、感染、放化療等因素,現代女性卵巢早衰的發病年齡逐漸提前。青島婦兒醫院生殖醫學中心專家建議女性在生育前盡早進行生育力評估,特別是高齡備孕的女性,對于卵巢功能異常能夠早發現、早診斷、早治療。
【來源:信網-商訊】
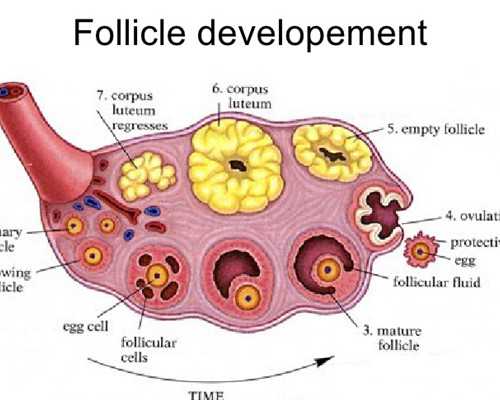
做試管嬰兒前的準備工作是很重要的,其中子宮內膜的增長情況就很重要,主要是看子宮內膜的厚度。
(貝優多三代試管)
一般來說,做試管嬰兒并且打算讓胚胎移植到子宮里,子宮內膜厚度最少也應該在0.8-1.2cm以上,這樣進行胚胎移植是比較合適的,如果子宮內膜過薄,是很容易造成移植失敗。
在做移植之前,建議做B超看看子宮內膜厚度,如果子宮內膜太薄,可以口服雌激素類的藥物,促使子宮內膜生長。
子宮內膜厚度對著床的重要性
女性一定要做好孕前檢查,子宮內膜過薄或過厚都不利于受精卵的著床,會直接影響懷孕。如果女性子宮內膜異常,一定要在治療后再懷孕。懷孕后也要時刻注意檢查,一旦懷孕期間發現子宮內膜異常等現象時,需要及時就診,以免影響胎兒的發育。
胚胎移植是IVF中最后一步,也是至關重要的一步。
在臨床實踐中發現:子宮內膜形態比厚度對于胚胎著床來說更為重要。
1 冷凍胚胎移植過程中,B超發現子宮內膜厚度達標,但形態一直處于增強回聲狀態。移植一次失敗,給予宮腔鏡檢查,發現大量增生,刮宮后次月來診,內膜形態仍然不佳,處于增強回聲。
診刮,仍刮出大量粘液狀內膜組織,次月再復診,形態仍欠佳,再給予刮宮。次月復診,激素替代準備內膜,超聲檢查發現內膜終于達到1.0cm,A。胚胎移植后順利懷孕,獲單胎妊娠。
2.移植3次,一次生化,2次失敗,仍剩余2枚胚胎。超聲檢查發現內膜形態欠佳,子宮肌層回聲不均均,給予降調節準備行凍胚移植。
次月給予激素替代準備內膜,來診發現,內膜厚度達1.0cm,但形態表現為增強回聲,期間多個小液區。激素水平已經達可以行移植水平。行刮宮術,刮出大量血凝塊樣內膜組織,重新給予激素替代準備內膜,2周后復診B超檢查內膜達1.0cm,A-。胚胎移植,獲單胎妊娠。
以上的成功案例提示:在臨床治療過程中,需要針對病人情況進行個體化治療,不要拘泥于常規診療方案(例如降調節方案,激素替代準備內膜不建議再行刮宮),才能獲得良好的治療效果。